عمل جراحی لامینکتومی
واحد آموزش به بیمار
بیمارستان توانبخشی رفیده
عمل جراحی لامینکتومی
فـهـرست عــنـاویـــن :
عمل جراحی لامینکتومی
اقدامات لازم قبل از عمل جراحی
اقدامات لازم بعد از عمل جراحی
نشانه های عفونت پس از جراحی
حرکت عضو جراحی شده
اصول تغذیه بعد از جراحی
عمل جراحی لامینکتومی
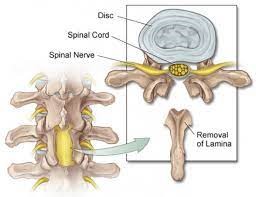
نخاع در درون یک فضای بسته به نام کانال نخاعی قرار دارد. کانل نخاعی از پشت سرهم قرار گرفتن مهره ها و حلقه استخوانی پشت مهره ایجاد شده است.گاهی اوقات نخاع در درون این حلقه استخوانی(کانل نخاعی) تحت فشار قرار می گیرد و یا ریشه های عصبی نخاع در حین خروج از کانال نخاعی، تحت فشار قرار می گیرند.
فشار ایجاد شده بر روی نخاع و ریشه های عصبی علل متفاوتی دارد، که مهمترین آنها عبارتند از:
- هرنی( بیرون زدگی) دیسک بین مهره ای
- رشد استخوان های اضافه به نام استئوفیت یا اسپور به درون کانال نخاعی
- ضخیم شدن رباط های اطراف کانال نخاعی
- جابجا شدن مهره ها و سر خوردن آنها بر روی هم
تنگ شدن فضا موجب فشار به نخاع و ریشه عصبی و بروز علائم بیماری می شود. یک راه خوب برای برداشتن فشار از روی عصب برداشتن قسمتی از حلقه استخوانی است. قسمت در دسترس این حلقه استخوانی لامینا مهره می باشد. با برداشتن لامینا می توان حلقه بسته استخوانی را در یک طرف باز کرده و در نتیجه فشار روی نخاع و عصب را کم کرد.
در عمل جراحی لامینکتومی Laminectomy قسمتی از استخوان مهره ها، به نام لامینا را که بر روی ریشه های عصبی و نخاع قرار گرفته، خارج میکنند؛ تا فشار کمتری به آن ها وارد شود.
اقدامات لازم قبل از عمل جراحی لامینکتومی
چند ساعت قبل از جراحی باید تمام بدن خود را با آب و صابون بشویید و بعد از آن از هیچ گونه کرم، پماد، لوسیون و موارد آرایشی استفاده نکنید. به خاطر کم شدن خطر آلودگی زخم جراحی، موهای محل عمل جراحی و اطراف آن را با ماشین تراش برقی از بین ببرید. از خود تراش/ تیغ/ ژیلت استفاده نکنید، زیرا ممکن است؛ در حین تراشیدن زخم و بریدگی ایجاد شده و راهی برای ورود میکروب ها ایجاد شود.
اگر ناخن مصنوعی دارید آن را خارج کنید و لاک انگشتان دست و پاهای خود را پاک کنید. همچنین سمعک، عینک، دندان مصنوعی و زیورآلات (النگو، گوشواره، گردنبند و انگشتر) خود را خارج کنید.
لباس یکبار مصرف مخصوص اتاق عمل(گان) به شما داده می شود، که لازم است آن را پوشیده و از پشت ببندید. قبل از آن لازم است تمام لباس های زیر خود را دربیاورد. همچنین با استفاده از کلاه کاغذی یکبار مصرف بطور کامل موی سر خود را بپوشانید.
لیست تمام داروهای مصرفی در هفته های اخیر قبل از عمل جراحی را تهیه و به پزشک اطلاع دهید. همچنین در مورد ادامه مصرف یا قطع این داروها قبل از عمل جراحی( علی الخصوص داروهای قند خون، فشار خون و تیروئید) از پزشک خود سوال بپرسید.
مصرف داروهای پیشگیری از ایجاد لخته خون را به ترتیب ذیل قطع نمایید:
هپارین 6 ساعت قبل از عمل، انوکساپارین 12 ساعت قبل از عمل، آسپرین 3 روز قبل از عمل، پلاویکس و ریواروکسابان 5 روز قبل و داروی وارفارین یک هفته قبل از عمل جراحی
از حدود هشت الی ده ساعت قبل از شروع عمل جراحی نباید چیزی بخورید یا مایعی بیاشامید، زیرا اگر در حین بیهوشی، معده حاوی مواد غذایی و حتی مایعات باشد؛ ممکن است این مواد از راه مری به سمت دهان بازگشته و سپس به درون ریه رفته و موجب خفگی بیمار شود(آسپیراسیون).
به یاد داشته باشید انجام تنفس عمیق(دم را نگه داشته و بازدم را آهسته انجام دهید) و سرفه بعد از اعمال جراحی به شما در بهبود وضعیت تنفسی و خارج شدن ترشحات بعد از عمل جراحی و انجام بیهوشی عمومی بسیار کمک خواهد کرد.
اقدامات لازم بعد از عمل جراحی لامینکتومی
اگر جراحی شما با بیهوشی عمومی انجام شده است، تا چند ساعت بعد از عمل نباید چیزی بخورید. بعد ازگذشت چند ساعت، می توانید با کسب اجازه از پرستار ابتدا مقدار کمی آب بنوشید. اگر تحمل نمودید و دچار ناراحتی، تهوع و استفراغ نشدید؛ می توانید بتدریج مایعات بیشتری بنوشید. پس از گذشت 6 ساعت از جراحی و تحمل مصرف مایعات، می توانید رژیم غذایی نرم را شروع نمایید.
در هر عمل جراحی احتمال عفونت وجود دارد. به منظور کاهش احتمال عفونت بعد از اعمال جراحی به بیمار آنتی بیوتیک تزریقی داده می شود.
پزشک جراح برای بستن محل برش جراحی از بخیه جذبی و یا غیر جذبی استفاده می کند.
هفته اول بعد از جراحی روی پانسمان آب نزنید. یک هفته بعد از عمل جراحی، می توان بدون پانسمان استحمام کرد و در صورت نیاز به استحمام در هفته اول، از پانسمان ضد آب استفاده کنید.
پانسمان محل جراحی یک روز در میان در منزل تعویض شود.
دو هفته بعد از عمل جراحی لازم است نخ های بخیه کشیده شوند، اما در بیماران دیابتی و دارای اختلال ترمیم پوست نباید بخیه ها تا سه هفته کشیده شوند.
شما باید محل جراحی را تمیز نگه دارید و مراقب باشید تا چرک نکند و طبق دستور پزشک، پانسمان آن را عوض کنید.
هر روز محل جراحی شده را بررسی کنید، تا عفونت نکرده باشد. اگر علائم عفونت را در آنجا دیدید، به پزشک خود مراجعه کنید.
دو هفته بعد از عمل جراحی جهت ویزیت ناحیه عمل توسط پزشک جراح به کلینیک بیمارستان مراجعه نمایید.
نشانه های عفونت پس از جراحی لامینکتومی
1-ترشحات زرد یا سبز رنگ
2-تغییر بوی ترشحات محل جراحی
3 -قرمزی یا سفت شدن اطراف برش جراحی
4- گرم بودن محل برش جراحی موقع دست زدن به آن
5-تب
6- افزایش درد
7 -افزایش خونریزی و ترشحات زیاد که پانسمان را خیس کند
ممکن است به صورت طبیعی بعد از جراحی، کمی احساس سوزش، خارش، درد و بی حسی در محل برش جراحی داشته باشید. همچنین ممکن است کمی ترشح، کبودی و برآمدگی کوچکی در این قسمت مشاهده کنید. البته باید گفت این علائم طبیعی هستند و جای نگرانی ندارد. به محل زخم جراحی، الکل، آب اکسیژنه (پراکسید هیدروژن) و بتادین نزنید، زیرا باعث آسیب بافت و تاخیر در بهبودی زخم می شود.
صرفاً از بتادین جهت تمیز نمودن اطراف زخم استفاده کنید و به هیچ عنوان از بتادین برای روی زخم استفاده نکنید.
حرکت عضو جراحی شده
بعد ازعمل جراحی به تشخیص پزشک جراح یک کمربند برای شما در نظر گرفته می شود و فردای عمل جراحی از تخت خارج می شوید.
به اندازه کافی را بروید و در ویزیت مجدد بعد از جراحی، از پزشک خود میزان فعالیت وحرکات مجاز را سوال نمایید.
یکی از عوارض عمل های جراحی، تحلیل تدریجی عضلات اندام جراحی شده است. بنابراین طبق یک برنامه منظم حرکات نرمشی خاصی را انجام داده تا قدرت عضلات اندام در حد متعادلی حفظ شود.
اصول تغذیه بعد از جراحی لامینکتومی
- پروتئین
پروتئین در بازسازی بافت و بهبود زخم نقش بسیار موثری دارد. بهترین انواع پروتئین را میتوانید از غذاهایی مانند ماهی، تخممرغ، مرغ، غذاهای دریایی، محصولات لبنی کم چرب، محصولات سویا، گوشت بدون چربی، لوبیا، آجیل و عدس دریافت کنید.
- ویتامین A
ویتامین A پس از عمل جراحی به علت تاثیری که روی التیام زخم دارد، بسیار مهم است ویتامین A از پرتقال، گریپفروت، انبه و سبزیجاتی مانند هویج، کلم بروکلی، اسفناج و نیز پنیر، تخممرغ، شیر و جگر قابل دریافت است.
- ویتامین C
ویتامین C یک مکمل ضروری پس از جراحی است. اگر میخواهید روند بهبودی خود را تسریع بخشید؛ نباید آن را نادیده بگیرید. این ویتامین برای ایجاد پروتئین کلاژن مورد نیاز است و همچنین برای التیام زخمهای ناشی از جراحی نیز ضرورت دارد. غذاهای غنی از ویتامینC شامل: فلفل شیرین، میوههای خانوادهی مرکبات، سیبزمینی، کلم بروکلی، کیوی، انواع توتها، ملون و گوجهفرنگی می باشند.
- ویتامین D و کلسیم
ویتامین D و کلسیم برای تسریع روند التیام زخم بسیار مهم هستند. بهترین مواد غذایی حاوی ویتامین D و کلسیم عبارتند از محصولات لبنی کم چرب، تمام انواع شیر که با ویتامین D غنی شدهاند. علاوه براین ماست نیز یک منبع عالی از کلسیم محسوب میشود.
- ویتامین E و K
ویتامین های E و K ممکن است از مهمترین مواد مغذی در رژیم غذایی پس از عمل باشند. ویتامین E موجود در آجیل، روغنهای نباتی، شیر، جگر گاو و تخممرغ، از بدن شما در برابر رادیکالهای آزاد محافظت میکند. ویتامین Kنیز در ماهی، سبزیجات دارای برگ سبز، روغنهای نباتی و جگر یافت میشود و برای لخته شدن خون مناسب است.
- فیبر
یکی از مشکلات شایع پس از عمل جراحی یبوست است. به منظور اجتناب از این عارضهی ناخوشایند پس از جراحی، باید مواد غذایی غنی از فیبر مصرف کنید. برخی از غذاهایی که دارای فیبر زیاد هستند، عبارتند از آلو، لوبیا، تخم کتان، گلابی، سیب، سبزیجات تازه، جوی دوسر و نان تهیه شده از غلات کامل.
- روی
در حالی که تمام مواد مغذی برای روند بهبودی ضروری هستند، روی به دلیل تاثیری که در بهبود زخم دارد، بسیار با اهمیت است. روی یک مادهی معدنی موجود در غذاهای دریایی، گوشت مرغ، گوشت گاو، گوسفند، جگر، آجیل، لوبیا، تخمهی کدو تنبل، دانههای کنجد و محصولات لبنی است.
- آهن
پس از جراحی، میزان آهن بدنتان بسیار پایین است. بنابراین، مهم است که برای مقابله با این وضعیت، غذاهای حاوی آهن را به رژیم غذاییتان اضافه کنید. با این حال، مطمئن شوید که بیش از حد آهن مصرف نکنید زیرا ممکن است برای سلامتی شما مضر باشد.
- کربوهیدرات
کربوهیدراتها منبع اصلی انرژی برای مغز و عضلات هستند. کربوهیدراتهای غنی از فیبر شامل میوهها، غلات، لوبیا، سبزیجات و حبوبات مفید هستند، زیرا میتوانند از بروز یبوست، که عارضهی جانبی ناخواستهی مرتبط با داروهای مسکن است، جلوگیری کنند.
- پروبیوتیکها (باکتری های مفیدی که در بدن زندگی کرده و فواید سلامتی برای بدن دارند. )
برای بعضی از عملهای جراحی پزشکان آنتیبیوتیک را برای جلوگیری از عفونت تجویز میکنند. آنتی بیوتیک ها از جهت پیشگیری از بروز عفونت، قطعا روند بهبودی را تسریع میبخشند؛ ولی در عین حال میتواند باعث عدم توازن در سیستم گوارش شما شود و فلورهای طبیعی روده میتواند همراه با باکتریهایی که ممکن است باعث عفونت شوند، از بین برود. برخی از غذاهای حاوی پروبیوتیک عبارتند از ترشی، سبزیجات، ماست دارای ارگانیسمهای فعال، کلمترش و شکلات تلخ. این مواد خوراکی میتوانند به بهبود فرایند هضم کمک کنند.
- چربی های خوراکی
چربیهای خوراکی به شما انرژی میدهند و نیز در جذب ویتامینهای محلول در چربی و واکنش ایمنی دخیل هستند. چربیهای مفید برای قلب از روغنهای نباتی، روغن زیتون، آجیل، آووکادو استخراج می شوند. این چربیهای سالم به بهبود واکنش ایمنی بدن و افزایش سطح انرژی پس از عمل جراحی کمک میکنند.
پس از ترخیص از بیمارستان می توانید هرگونه مشکل و سوال خود را با
سرپرستار بخش جراحی/ سوپروایزر آموزش به بیمار مطرح نمایید.
ارتباط با بخش جراحی تماس با شماره مستقیم 222082 87
ارتباط با واحد آموزش به بیمار تماس با شماره 23570 ( داخلی 255)
هماهنگی نوبت ویزیت پزشک جراح تماس باشماره 23570(داخلی106)
من برایت دعا می کنم گل های وجود نازینینت هیچ گاه پرمژده نشوند
برای شاپرک باغچه خانه ات دعا می کنم که بال هایشان هرگز محتاج مرهم نباشد
و برایت صبر زیبا و امید آرزومندم
و شفای عاجل از آن یگانه مهربان